前置き
特定非営利活動法人(NPO法人)さきがけ技術振興会は、昨年「ハイパーサーミア」を革新技術として選定、本誌の18巻5号で「がん温熱療法はさきがけ技術である」、19巻2号で「がん温熱療法の盛衰と新しい流れ」を述べさせていただきました。また前号の19巻3号では当NPO法人理事の近藤元治京都府立医科大学名誉教授が「癌難民に救いの手を」と題し、いわゆる「がん難民」の人々に、なんとか元気で長生きしてもらう方法はないのか、「がん温熱療法」を加えた展望について述べていただきました。
今年2006年は、ベルゴニーとトリボンドウ(フランスの生物学者)が、がんを放射線で治療できる理由としてがん細胞の高感受性を提唱してから、ちょうど100年になります。そしてそれが間違いでがん細胞も正常細胞も同じ培養条件では放射線感受性に変わりはないことがパック(アメリカの放射線生物学者)によって示され、がん細胞の放射線感受性を高めるための増感研究が改めてはじまって50年になります。今回はこの記念すべき年に気持ちを新たにし、臨床でのハイパーサーミアのさらなる活用を薦めていきたいと思います。

図1 2006年9月号でがん温熱療法(ハイパーサーミア)を
前後して取り上げた2つの商業健康雑誌
健康関連雑誌「わかさ」の9月号、「がんサポート」の9月号にはそれぞれ「がんの温熱療法」と題し特集が組まれています。この記事の中身は、記者が実際に現場の臨床の先生方を訪問し、ハイパーサーミアのことを紹介しているわけです。このようにハイパーサーミアを記事にとりあげてくれることは大変喜ばしいことですが、中身を見てみますと、どうも記者の方々はハイパーサーミアが、どのような意図をもって、どういう実験データーを基礎にして、どのように開発されたか、そのへんの肝心のところが欠けているように思いますので、そのことも含めて私の考えをお話したいと思います。
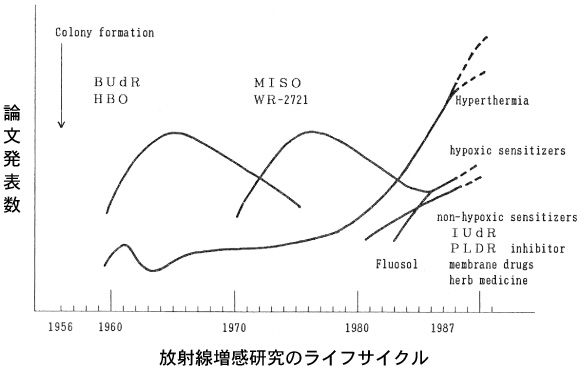
図2 1956年から1980年代までの放射線増感研究の対象とその活発さの変動をモデル的に表わした。それは丁度波のように上がり下がりしている。個々の対象についての詳細は省略するが、この図はハイパーサーミアが第三の山として1986年当時期待されていたことを示している。
私たちはハイパーサーミアを始める前に、実はがんをなんとか放射線で治したい、そのためにできるだけ放射線に対して抵抗性のある細胞に対しても放射線の効果を上げるにはどうしたらよいかと、がん増感としていろいろな研究をしました、1956年にパック博士が細胞を体外で培養する技術を確立いたしました。その技術を基礎に放射線がなぜ細胞を殺すのかを研究しながら放射線による細胞死を増強する化合物(BUDR,MISO,WR-2721)を次々と合成し、また高圧酸素(HBO)を用いて細胞実験や動物実験を繰り返してきました。それに基づいていくつか臨床試験を行い、あるものについては二重盲検臨床試験まで行いましたが、なかなか有効でしかも臨床で活用できるものは見出すことができませんでした。そのなかで1970年代の中頃から注目されてきたのがこの図で示すように温熱療法(ハイパーサーミア)です。
この新たな放射線増感方法としてのハイパーサーミアが、我が国でどのよう取り上げられたかですが、驚くなかれ1981年から1991年、ちょうどハイパーサーミア学会ができて10年間においてハイパーサーミア治療装置の数は直線的に伸び10年間で185台、装置の種類も10種に及んでいます。これは多くのメーカーが参加し、いろいろな装置の種類もどんどん増え、日本国中に普及していったことを示しております。(これを表と図で示したものは本誌19巻2号212と213頁にあります。)
一番全国的に普及していた1993年頃に松田忠義先生がそれまでの我が国での成果をまとめてテーラー&フランシス社からCancer Treatment
by Hyperthermia, Radiation and Drugという本を出版しました。その中には、例えば放射線だけでは抵抗性の組織型の腫瘍もハイパーサーミアと放射線との併用で有効になると考えられるということが示されています。
ところが1991年以後の経過をみますと意外なことが起こっていることがわかります。装置のメーカーがこのように一時どんどん増加し、また外国からも進出してきていたのですが、その後1995年頃から徐々に減少し、現在は1社しか残らないようになってしまいました。このようにメーカーが減少した理由についてはいろいろ議論があると思いますがここでは其の詳細には触れないでおきますが、ただ性能的に治療医の期待に十分に応えられないものがあったのは事実です。しかし、このようにして残った1社は更にその後も台数を増やしていることは、十分意味があると思います。我々はそれを通してハイパーサーミアの有用性をPRしていきたいと思っています。
さてここから臨床の問題を議論してみたいと思います。皆様方は何かあるたびに、ランダマイズド・クリニカル・スタディーズが不足しているといわれます。ところが、日本で健康保険を適用になった時には、しっかりとしたそれだけのデーターを揃えたわけであります。またその後も国際的にもいくつか報告され、そのなかには化学療法についてのものもあります。ハイパーサーミアの場合は放射線と化学療法との組み合わせがいろいろありますし、腫瘍の種類もいろいろありますので全部の組み合わせを夫々別々にやるとすれば何百というケースが考えられます。しかもハイパーサーミアの場合にはプラセボが使えません。従って、この問題はまた別の機会に論じることにして次の問題に移りたいと思います。
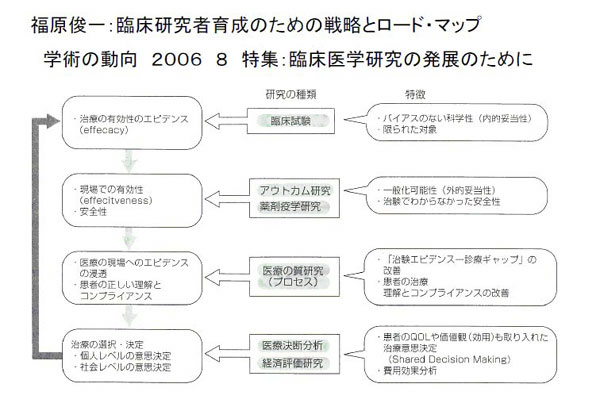
図3 福原俊一:臨床研究者養成の為の戦略とロードマップ
ここから京大の福原俊一教授の論文に基づいてその後の臨床研究の大切さを説明したいと思います。それが図3です。大切なことはランダマイズド・スタディーズというのは、ある特別な集団で行っているということで、年齢制限をしたり、合併症をもっているのを除いたり、そういう非常に多くの条件で選び、比較しやすい集団を研究をしたということです。
その後、その治療をいろいろな患者に実施すると、例えば思いがけない副作用もあります。初めは一定の時期に評価をしていたのを、さらに長く観察していると何ヶ月ものちに何かおこる可能性があります。それは薬の場合は予期しない副作用であり、それを報告し集計することが必要で、そのシステムが作られています。ハイパーサーミアの場合には初めに予想した結果とは異なり、直接の殺細胞効果より血流増加が効いているのではないかとか、免疫を向上させる作用があるとか、臨床段階でも研究観察を続ければ、新しい有効性を示す現象が掴めてきてきます。それらを早く見出して、より医療の質を上げていかなければなりません。
今、がん患者のなかで「がん難民」といわれていますが、医者や病院から放り出されているわけです。そんな人をなんとかしてあげたいと思って、社会的な問題として取り上げるとか、まだまだ沢山することが多いのですが、これら全てをシステマティックにきちんとやるべきだと思います。福原さんはそのような臨床の実際を通して新しい課題をこなす専門家を育成することが必要だと言い、そのためのシステムを提唱しておられるのだと思います。
これを福原俊一教授が図3のように「臨床研究者育成のための戦略とロードマップ」として示されています。これまで臨床家として誰もとりあげていないことを臨床家でもある福原先生がとりあげた結果、この図のようにすべきであると福原先生が提言されています。
この図を、発表することは先生のご了解を得ましたが、福原先生ともっと議論をしようと思いましたが、残念ながらまだ実現できておりません。私が提案したいのは、今までの医学ことに新薬開発の考えは、一つの薬には一つの作用として、それを証明するために臨床試験の系が考えられたわけです。しかし、サリドマイドに新しい作用が見つかったように、ハイパーサーミアにも初めに考えられた殺細胞効果以外の作用がいろいろと見出される可能性があります。人体の複雑性を考えると1対1ではなく1対多である可能性があります。それを見つけていくのは、実際に臨床につかわれる医師の方です。そこでの臨床所見を科学的にうまく積み上げていくことから、その治療、この場合にはハイパーサーミアの本当の意味が明らかになるでしょう。このような新しい方法論の開発が必要であると、福原論文から読み取りました。

図4 平岩正樹著 抗癌剤とそのなかのあるページ
次に、ハイパーサーミアの「健康保険」の問題に話しを移したいと思います。私はハイパーサーミアだけが問題だと思っておりましたが、図4にあるように祥伝社発行の平岩正樹先生の著書「抗癌剤」の中に、「抗癌剤治療の技術料はタダである」と書いてあります。本当かどうか私はよく調べておりませんが、またどういうカタチで経済をカバーされているのかよくわかりませんが、「技術料は、ないです」「えっ?」と書いてあります。
そのようなことから考えれば、現在のハイパーサーミアの健康保険点数はむしろ多くの利点があるのではないかと思っています。
医療従事者の方々は、いつもハイパーサーミアの健康保険点数が安いからダメだ(採算が合わない)と言われる訳ですが、私はそうではないと思ってます。
“一連”という治療行為をうまく生かせれば良いと思います。がん治療ですからがんが治るまで、一生死ぬまで適用したらいいというのはおかしいと思いませんか。他の治療でそんなに長期で治るまでという保険はありません。むしろ、初期の目的は化学療法や放射線療法と同じように主治医が決められたらよいのではないかと思います。この点は学会などで検討して欲しいものです。
一連の治療過程を一度チェックし、そしてまた次のステップをする、そして終わらせていく。ことに、ハイパーサーミアの場合にはどの腫瘍でも適用できます。オープンであります。ところが制癌剤の場合には臓器指定があります。ハイパーサーミアの場合はそれがありません。
免疫療法とかあらゆるがん療法と併用できる、こんな便利な「健康保険」は、ほかにはないのではないかと思っています。

図5 1980年発行のResearch Newsのタイトル
ハイパーサーミアを最初に始めた1980年1月に、私はこのパンフレット(図5)を作成して、日本国中のがん治療をされている医師に配布しました。そして「ハイパーサーミア学会」が成立するまでこのハイパーサーミアの研究(普及)活動を進めてきました。

図6 新しいE-Journalのイメージ図
今回も、もう一度よく似た研究(普及)活動を進めていこうと決意して、図6にその概略を示しましたがE-Journal:ClinicalHyperthermiaというのを作りインターネットを使って公表して行こうと考えております。1980年に発行したものはハイパーサーミアという考え方を普及する為でしたが、今度はさらに臨床をすすめ、それを学問的に纏め上げていくことを目指しています。皆さんのご協力をお願いします。
結論として
本年は、がんの放射線治療の基礎理論をベルゴニー・トリボンドウ博士が提唱してから、ちょうど100年。
パック博士がコロニー形成法による動物細胞の放射線感受性検査システム(細胞が本当に放射線に感受性であるかどうかを調べる)を発表してから、ちょうど50年。
我々がハイパーサーミアの臨床の研究にトライアルし、学術レベルに発展させて、ちょうど30年になります。
本年は、この記念すべき年に気持ちを新たにし、みなさま方と共にハイパーサーミアをさらに大きく広めてゆきたいと思います。
(第4回アジアハイパーサーミア腫瘍学会・第23回日本ハイパーサーミア学会合同大会平成18年9月22日(金)奈良県新公会堂における講演「臨床ハイパーサーミアの薦め」に加筆訂正を加えたものである)
|





